La terapia inalatoria è considerata la metodica di trattamento d'elezione nelle patologie respiratorie bronchiali, con particolare riferimento alla patologia asmatica acuta e cronica, in quanto permette di ottenere delle maggiori concentrazioni di farmaco in loco e minimizzare gli effetti collaterali rispetto ai farmaci assunti per via sistemica.

| fosse nasali, laringe e faringe | oltre 30 mm |
| trachea | 20-30 mm |
| bronchi e polmoni | 10-20 mm |
| bronchioli terminali | 3-10 mm |
| canali alveolari e alveoli polmonari | meno di 3 mm |
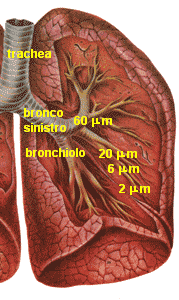
La via inalatoria è particolarmente utile per la somministrazione di farmaci gassosi o volatili (anestetici generali); ma anche i farmaci non volatili possono essere somministrati in forma di particelle altamente disperse, solide (polverizzate, aerosol solido) o liquide (aerosol liquido). La tabella in alto riporta il sito respiratorio raggiungibile a seconda della dimensione delle particelle disperse. La figura a sinistra, invece, riporta - con maggior immediatezza visiva - la dimensione massima approssimativa delle particelle che possono raggiungere le varie regioni del tratto respiratorio.
| 1- agitare autoahaler, e poi sollevate la levetta grigia; 2- espirate lentamente, mettete il boccaglio dritto tra le labbra serrandole (facendo attenzione a non ostruire con le dita i fori per l'aria); 3- inspirate quanto più possibile attraverso la bocca. Non fermatevi quando udite click: continuate con un'espirazione veramente profonda; 3- trattenete il fiato per circa 10 sec., quindi espirate docemente; 4- abbassate la levetta grigia. |  |
 distanziatore Babyhaler |
Il tipo di distanziatore "ideale" non è stato ancora individuato, ma è importante sottolineare che nei bambini di età inferiore a 3 anni è utile inserire una maschera tra il distanziatore e la bocca, per evitare la dispersione del farmaco.
In commercio sono disponibili vari tipi di camere distanziatrici (Aerochamber-Markos, Volumatic, -Babyhaler-Glaxo, Ottoventi-Menarini, Jet-Chiesi). Con limpiego di camere distanziatrici di grosse dimensioni (750ml) è possibile quasi raddoppiare la quantità di principio attivo che raggiunge le vie aeree distali. Con il Babyhaler (figura sopra, a destra) è possibile somministrare i farmaci anche a bambini molto piccoli (>6 mesi) nel corso di 5-10 atti respiratori.
Alcuni produttori di farmaci per AD hanno anche disponibili degli spaziatori specifici per i farmaci da loro prodotti. Un particolare distanziatore è stato proposto come compatibile con tutti i AD. In realtà i dati clinici e sperimentali a sostegno di questa affermazione sono scarsi e in teoria ogni confezione AD + spaziatore richiederebbe una sperimentazione specifica. La variabilità della quantità di aerosol erogato (conseguente all'uso di vari AD più spaziatore di grosso volume) è stata recentemente sottolineata in un recente studio che ha dimostrato un 36% di differenza tra i vari AD.
Per il momento, se si vuole utilizzare un distanziatore, è preferibile scegliere, se disponibile, quello raccomandato dalla ditta produttrice del farmaco adoperato.
Quando un gas liquefatto viene introdotto e sigillato in un recipiente, si crea un equilibrio fra una sua frazione che evapora e l'altra che rimane in fase liquida dove si scioglie o disperde il prodotto da aerosolizzare. La fase gassosa, infatti, esercita la propria pressione contro le pareti del contenitore e sul liquido, forzandolo ad attraversare il tubicino di pescaggio connesso con la valvola d'uscita. Quando la valvola viene aperta, premendo sull'apposito tasto, la fase liquida fuoriesce finché si interrompe il flusso o si esaurisce la quantità di gas propellente.
Il propellene che ha sempre un punto di ebollizione molto inferiore alla temperatura ambiente, evapora rapidamente, rilasciando nell'aria un getto di particelle liquide, l'aerosol. In particolare, l'evaporazione del propellente deve avvenire nell'istante in cui l'aerosol raggiunge la superficie corporea interessata - non prima - depositandovi sopra il prodotto attivo.
I propellenti negli aerosol forniscono l'energia necessaria per espellere il contenuto dell'erogatore e - se non hanno anche la funzione di solvente e/o diluente - possono essere solubili o insolubili nella fase liquida.
PV = costante a temperatura costante
questo significa che quando viene spruzzato il 50% del contenuto, raddoppia il volume a disposizione del gas e quindi la pressione dimezza (considerando il sistema a temperatura costante).Questo fatto comporta la necessità di riempire il recipiente con propellenti a pressioni di circa 600 kPa (1 kiloPascal = 9.869 10-3 atm).
Prima dell'accordo di Montreal del 1987, che ha messo al bando i clorofluorocarburi, erano comunemente impiegati il difluorodiclorometano ed il triclorofluorometano in associazione [sono ancóra ammessi negli aerosol dosati destinati alla terapia dell'asma e della pneumopatia cronica ostruttiva, grazie alla deroga per usi essenziali, prevista nel regolamento della Comunità Europea n. 3093/94, sostituito da regolamento CE n. 2037/2000 del 29 giugno 2000]; attualmente sono sostituiti da idrofluoroalcani (HFA).
L'equivalenza tra erogatori CFC e HFA non è sempre definibile; comunque, l'evaporazione del propellente lascia delle particelle di diametro più piccolo rispetto ai CFC, aumentando potenzialmente la deposizione polmonare del farmaco.
Il fatto che gli aerosol siano veicolati da un propellente gassoso, presenta lo svantaggio di provocare un effetto irritante; d'altra parte, permettono di ottenere dosi uniformi rispetto a quelle ottenibili con i nebulizzatori. In realtà, questo vantaggio è discutibile in quanto si deve considerare che, sebbene l'uso degli inalatori sia apparentemente facile, molti pazienti li usano impropriamante (ad es. arrestando l'inspirazione appena il getto di farmaco raggiunge l'orofaringe). In pratica, solo il 10-15% del farmaco erogato con un singolo spruzzo raggiunge i polmoni; il resto si deposita sulle pareti della cavità orale e viene deglutito.
Con i metodi in vitro è stato possibile definire la potenza delle erogazioni e la equivalenza delle caratteristiche degli aerosol. Con i metodi in vivo (Scintigrafia polmonare con Tc marcato) è stato invece definita la deposizione del farmaco non solo nei polmoni, ma anche in altre sedi (orofaringe, tratto gastroenterico) che vengono direttamente o indirettamente interessate durante la somministrazione. Con studi di questo tipo è stato possibile dimostrare, ad esempio, che la deposizione polmonare di Budesonide e Terbutalina è doppia se si usa un sistema di inalazione turbohaler rispetto agli usuali spray pre-dosati.
Un altro tipo di valutazione in vivo è quello che si può attuare con studi clinici di comparazione dell'efficacia dei farmaci somministrati per aerosol. Questi studi sono però difficili per la presenza di numerosi fattori confondenti e perché richiedono casistiche molto numerose. Alcuni studi effettuati finora - in parte criticabili per i motivi suddetti - che hanno valutato la capacità broncodilatatrice del salbutamolo, hanno dimostrato significative variazioni fra i vari inalatori predosati nel produrre broncodilatazione. Anche per quello che riguarda luso degli spaziatori la compatibilità con i vari AD non è stata ancóra definitivamente accertata ed anzi, l'uso di questi strumenti, pur essendo di utilità in molti casi, aggiunge un elemento di complessità nella definizione della bioequivalenza.
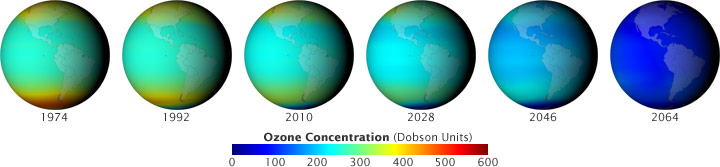
Questo sarebbe stato il futuro del mondo, se 193 nazioni non avessero accettato di vietare, attraverso il protocollo di Montreal 1989,l e sostanze chimiche dannose per l'ozono, secondo i chimici atmosferici della NASA Goddard Space Flight Center, della Johns Hopkins University, e la valutazione ambientale dei Paesi Bassi.
I problemi derivanti dai CFC, responsabili dell'assottigliamento dello strato atmosferico di ozono stanno portando ad una loro progressiva sostituzione con propellenti inerti e meno dannosi.
L'evento negativo degli aerosol dosati, è rappresentato dall'evaporazione del propellente, attualmente della famiglia dei clorofluorocarburi, che contribuisce a modificare lo strato di ozono. L'ozono (O3) è presente in tutta l'atmosfera.
Fino ad un'altitudine di 10 km (troposfera) la concentrazione di ozono è bassissima; si forma sia per eventi naturali (p.e. fulmini) sia per inquinamento atmosferico (autoveicoli, industrie): un aumento della concentrazione di ozono può risultare dannoso per gli asmatici.
Ad altitudini maggiori 10-500 km vi è uno strato ad elevata concentrazione di ozono che rappresenta un filtro protettivo nei confronti delle radiazioni ultraviolette di tipo B i cui effetti dannosi sono elevati (carcinomi della pelle, ustioni solari, fotosensibilizzazione, invecchiamento della pelle). La riduzione di questo strato di ozono è principalmente dovuta a composti volatili a base di cloro e bromo.
Gli sforzi delle industrie volte a sostituire questi composti sono quindi giustificati e, per sollecitarne la sostituzione con prodotti meno nocivi, nel 1987 rappresentanti di varie nazioni hanno sottoscritto un protocollo, detto di Montreal, che prevede una graduale messa al bando di questi composti. Poiché i nostri asmatici sicuramente subiscono un danno dall'inquinamento atmosferico non c'è che da applaudire ed incoraggiare questi sforzi che proteggono il nostro ecosistema.
Ma a questo punto sorge spontanea la domanda: può il paziente asmatico essere considerato un "inquinatore"?.
 Nel mondo si calcola che esistono circa 100 milioni di asmatici; circa la metà di questi pazienti utilizzano le bombolette pressurizzate conteneti clorofluorocarburi ed ogni anno vengono fabbricati circa 440 milioni di bombolette.
Nel mondo si calcola che esistono circa 100 milioni di asmatici; circa la metà di questi pazienti utilizzano le bombolette pressurizzate conteneti clorofluorocarburi ed ogni anno vengono fabbricati circa 440 milioni di bombolette.
Il mercato è grande, ma in termini generali si calcola che la quota di "inquinanti" utilizzata dai nostri pazienti corrisponde a circa 0,1 % della produzione totale di CFC: come dire che se si anticipasse di un anno la sospensione di CFC per uso non terapeutico, i nostri pazienti potrebbero produrre un equivalente effetto inquinante in 1000 anni.
Questo significa che se anche improvvisamente interrompessimo l'uso delle bombolette il contributo ecologico sarebbe pressocché trascurabile.
Comunque, altre possibilità per evitare i CFC, possono essere rappresente da somministrazioni alternative (Inalatori di polveri, nebulizzatori meccanici e farmaci somministrabili per via orale.
I nebulizzatori sono molto usati nella terapia dell'asma e nei pazienti affetti da infezioni delle vie respiratorie. La somministrazione dei farmaci per via inalatoria con nebulizzatori è particolarmente indicata nei bambini piccoli, che fisiologicamente hanno una respirazione superficiale e che quindi ad ogni atto respiratorio introducono solo un piccolo volume di aria. In questi piccoli pazienti gli spray dosati o le bombolette pressurizzate o gli inalatori pre-dosati non possono perciò essere usati, anche perché richiedono una perfetta coordinazione tra l'erogazione del farmaco e la sua inalazione.
L'aerosolterapia è inoltre una scelta obbligata quando è necessario somministrare per via aerosolica prodotti non disponibili in spray dosati come ad esempio antibiotici, mucolitici ecc.
Per penetrare nei bronchi i farmaci devono essere disintegrati in minuscole particelle: questo processo si verifica nella camera di nebulizzazione dell'apparecchio per aerosolterapia. Affinché un nebulizzatore possa considerarsi efficiente occorre che:
1(tratto da: Pedersen S, Frost L, Arnfred T. Errors in inhalation technique and efficiency in inhaler use in asthmatic children. Allergy 1986;41:118 124)
In generale però, per la terapia nasale si preferisce la somministrazione in gocce tramite appositi contagocce, la somministrazione tramite micropompe nebulizzatrici, e la somministrazione tramite bombolette pressurizzate pre-dosate. La somministrazione in gocce permette (dato che di solito il farmaco è a bassa concentrazione) di applicare grandi volumi di liquido con una discreta deposizione sulla mucosa nasale. D'altra parte, il dosaggio somministrato non è preciso.
I nebulizzatori a micropompe sono ben tollerati e assicurano una buona deposizione sulla mucosa nasale, ma anche per essi non è possibile controllare precisamente il dosaggio.
Gli spray pre-dosati assicurano un dosaggio preciso, ma presentano l'inconveniente di non distribuirsi uniformemente sulla mucosa nasale, e a causa del getto piuttosto violento, di poter causare fastidio e quindi rifiuto della terapia. Recentemente sono stati anche proposti apparecchi a flusso forzato (Rinoflow) che assicurano un buon lavaggio nasale ma non migliorano la deposizione nei seni paranasali.
| 13 | ||||||||||||||
Marcello Guidotti, copyright 2003-2004-2012
questa pagina può essere riprodotta su qualsiasi supporto o rivista purché sia citata la fonte e l'indirizzo di questo sito (ai sensi degli artt. 2575 e 2576 cc. Legislazione sul diritto d'autore). Le fotografie sono tratte da siti web e sono, o possono ritenersi, di pubblico dominio purché utilizzate senza fini di lucro. Le immagini di prodotti presenti nel sito hanno unicamente valenza esemplificativa oltre che, eventualmente, illustrare messaggi fuorvianti e non vi è alcun richiamo diretto o indiretto alla loro qualità e/o efficacia il cui controllo è affidato alle autorità regolamentatorie.